クローン病の治療法-薬を使った内科的治療から手術による外科的治療まで-
クローン病 | 2025/10/22 更新
◆ 監修
内科:福岡大学医学部消化器内科学講座 主任教授 平井郁仁 先生
外科:福岡大学筑紫病院 外科 二見喜太郎 先生(当時)
目次
クローン病の治療法を知る前に

ポイント
- 消化管全体(主に大腸・小腸)に炎症が起こり、腹痛や下痢などの症状を伴う原因不明の病気
- 推定患者数約9万5,700人、男性20代前半・女性10代後半に好発、男女比2:1
- 寛解状態を維持できれば普通に生活が送れる
- 病型は大きく分けて「小腸型」「小腸大腸型」「大腸型」の3つ
- 自分が「軽症」「中等症」「重症」「劇症」のどれなのか主治医に確認しよう
クローン病ってどんな病気?
炎症性腸疾患(IBD)のひとつであるクローン病(CD)とは、大腸・小腸を中心に、口腔から肛門までの消化管のあらゆる部位に非連続性(スキップ病変)の炎症が起こり、潰瘍などが生じる原因不明の疾患です。腸管の壁の構造は粘膜を含め4層構造になっていますが、全ての層に炎症が起こる(全層性炎症)ため、深い傷が腸管外にも及び瘻孔(腸と腸、腸と皮膚などがつながってしまうこと)や膿瘍(お腹に膿がたまること)を起こすこともあります。これらは腸管合併症と呼び、腸管の狭窄とともに外科手術の原因になります。また、関節や皮膚などに合併症(腸管外合併症)が生じることも多く、小児発症では成長障害などが起こりやすいので、適切な治療を根気よく続けていくことが大切です。薬物療法と並行して、食事を栄養剤に置き換える「栄養療法」を行うことが多いのもクローン病の特徴です。
根治療法は確立されていないので、まずは腸の炎症を抑え、日常生活が支障なく送れる「寛解状態」を維持することが最大の治療目標になります。
患者数・発症年齢・男女比
2023年に行われた調査(※)によると、日本におけるクローン病の患者数は約9万5,700人と推定されています。この病気の特定医療費(指定難病)受給者証書所持者数は、約5万2,000人となっています(令和5年度末現在)。発症年齢は、男性は20代前半、女性では10代半ば~後半が多く、若い世代での発症が多いという特徴があります。また、男女比をみると、男性が女性の約2倍の発症率となっています。
(※)Tsutsui A et al., Nationwide estimates of patient numbers and prevalence rates of ulcerative colitis and Crohn’s disease in Japan in 2023. J Gastroenterol. 2025 Sep 2. doi: 10.1007/s00535-025-02295-z.
遺伝的要因
クローン病は衛生環境や食生活の影響が大きい病気ですが、何らかの遺伝的要因が発症に関わる可能性も指摘されています。患者さんの家族は、そうでない人と比較してクローン病を発病しやすいことが報告されており、発症リスクに関連するとされる遺伝子もいくつか発見されています。ただし、遺伝子だけが原因でクローン病を発症するわけではなく、環境要因などが複雑に絡み合っていると考えられています。
クローン病の症状
クローン病では、以下のような症状が現れます。肛門の症状は腸管症状である腹痛や下痢に先行して生じることも少なくありません。
おなかの症状
- 腹痛
- 下痢
- 下血
- 血便
- 粘血便
その他の症状

- 発熱
- 体重減少
- 肛門痛
- 関節痛
- 口内炎
クローン病の病型分類
クローン病は、病変部位によって、大きく分けると以下の3種類になります。(もっと細分される場合もあります)
・小腸型:病変が小腸にのみ発生
・小腸・大腸型:病変が小腸と大腸の両方に発生
・大腸型:病変が大腸にのみ発生
この場合の病変とは、縦走潰瘍や敷石像などの典型的な病変を指します。
クローン病の重症度分類
クローン病の重症度は「軽症」「中等症」「重症」があります。クローン病の治療では自分が今どのくらいの状態なのかを知ることが非常に重要ですので、主治医にしっかり確認し、自分でも把握しておくようにしましょう。
重症度は、主に以下のCDAI(Crohn’s disease activity index)を用いて診断されます。これは、クローン病の代表的な活動指数であり、世界的にも通じる国際判断基準です。150点未満を「寛解」とし、それ以上を軽症~重症に分類します。1週間の便回数、腹痛の度合い、合併症、血液検査の所見などの項目を点数化したものです。
| 重症度分類 | ||||
|---|---|---|---|---|
| CDAI* | 合併症 | 炎症 (CRP値) |
治療反応 | |
| 軽症 | 150-220 | なし | わずかな上昇 | |
| 中等症 | 220-450 | 明らかな腸閉塞などなし | 明らかな上昇 | 軽症治療に 反応しない |
| 重症度 | 450< | 腸閉塞、膿瘍など | 高度上昇 | 治療反応不良 |
*:CDAI(Crohn’s disease activity index)
(潰瘍性大腸炎・クローン病診断基準・治療指針(令和2年度 改訂版(令和3年3月31日)より)
クローン病と「似た症状」のある疾患とは?
クローン病は経験のある医師でない場合、診断をつけるのが難しいとも言われます。その理由の一つに、似た症状の出る病気と鑑別が必要ということが挙げられます。
自己抗体について
クローン病の患者さんの血液から、ASCA、ACP353、GP-2などの自己抗体(自身の細胞やタンパク質に対して誤って作られる抗体)が検出されることが報告されています。一方、潰瘍性大腸炎の患者さんでは、これらの抗体が検出されることは少ないことがわかっています。現在はまだ研究段階ですが、自己抗体を活用した鑑別診断の可能性について、検証が進められています。
クローン病の内科的治療

ポイント
- 内服薬は大きく分けて4種類、「5-ASA製剤」「ステロイド」「免疫調節薬」
- 「生物学的製剤」は薬によって点滴か皮下注射
- 透析に似た治療「血球成分除去療法」もある
- 腸管を休ませるために食事の代わりに栄養剤などを使う「栄養療法」を行うことがある
クローン病の内科的治療では、まず重症度と病型を確認し、その人の症状に合った薬剤や栄養療法を選択します。これは単独あるいは併用して行います。原因が不明で治療法はまだありませんが、正しい治療を継続することで増悪・再燃を防ぎ、寛解状態を維持することが望めます。
アイコン説明
= 錠剤
= 散剤
= 坐剤
= カプセル
= 点滴
= 内用剤
= 注腸剤
= 注射剤
= 注腸フォーム剤
5-ASA製剤




5-ASA(5-アミノサリチル酸)製剤は、IBDの治療薬として古くからあるお薬で、クローン病でも第一選択薬として用いられています。しかし、基本薬としての効果は潰瘍性大腸炎ほど期待できず、ほとんどの患者さんでは他の治療との併用が必要です。
薬剤の作用機序はいくつか考えられていますが、腸内で局所的に働き、細胞に炎症を引き起こす原因となる活性酸素やロイコトリエンの生成を抑えます。
サラゾスルファピリジンは、5-ASAとスルファピリジン(SP)の化合物です。服用すると、大腸の中の細菌により、5-ASAとスルファピリジン(SP)に分解・吸収され、有効成分である5-ASAが腹痛・下痢・血便などの症状を抑えます。しかし、スルファピリジンの副作用(アレルギー症状、発熱、男性不妊など)や薬剤の色素である橙色の着色(コンタクトレンズが着色したり、涙や尿に色がつく)が問題視されていました。
それらの問題を解決すべくスルファピリジンを除き、有効成分の5-ASAのみを取り出した薬として開発されたのがメサラジンです。メサラジンを腸管局所で作用させるためには、胃や小腸で吸収されずに大腸まで届ける必要があります。これにはいくつかの方法があり、薬剤によって異なります。
5-ASA製剤は、活動期には腹痛・下痢・血便などの主症状を抑えることを目的に、寛解期には寛解持続を目的として使用します。約50~80%の活動期のIBD患者さんが、5-ASA製剤のみでの寛解導入が可能とされており、サラゾスルファピリジン、メサラジンのどちらでも同様の効果が得られます。しかし、潰瘍性大腸炎に比べるとクローン病は5-ASA製剤のみでの寛解導入が難しいケースもあり、その場合は他の薬剤も併用します。
|
サラゾスルファピリジン(商品名:サラゾピリン)
|
|---|
| 最も古くから使用されている5-ASA製剤。大腸内の細菌により、5-ASAとスルファピリジンに分解・吸収されます。 |
|
メサラジン(商品名:ペンタサ)
|
|---|
| 5-ASAのみでつくられた薬剤。内服後、時間経過とともに徐々にメサラジンが放出されることで大腸に届ける仕組みとなっています。副作用が少ない一方で、直腸など遠位大腸までは薬の効き目が届きにくいため、直腸に炎症がある場合はサラゾピリンや他の5-ASA製剤の方が適している場合があります。 |
ステロイド(副腎皮質ホルモン)





ステロイドは、副腎で作られるホルモンの一種「糖質コルチコイド」の成分を合成してつくった薬剤です。非常に強力な炎症抑制効果があることから、IBDの特に中等症以上の治療で多く使用されています。
通常、迅速に効果を発揮し、短期的には極めて効果が高い薬剤ですが、IBDに対しては寛解維持効果はありません。無意味な「長期投与」や「短期間での繰り返し投与」は、副作用や合併症を招く原因になります。寛解導入後はできるだけ早い段階での中止を目指しますが、無理な減量・中止は、体内のステロイドホルモンが不足している状態になり、頭痛、吐き気、血圧低下などの離脱症状が起こることがあるので、徐々に減量していきます。
ステロイドについては他の薬剤に比べ、副作用や依存性などの知識を持っている患者さんが多いようです。そのため、なかには「怖い薬」と思っている人もいるのではないでしょうか。しかし、正しく服用すれば副作用も最小限に抑えられます。IBDの活動期の治療ではステロイドを凌ぐ治療法は見つかっていないとも言われていますので、医師に処方されたらむやみに怖がるのではなく、不安なことや使用期間について相談してみましょう。
ステロイドはジェネリック医薬品も合わせるとたくさんの種類があります。クローン病の治療では主にプレドニン(商品名:プレドニゾロン)、小腸下部および結腸近位部で放出するように設計された腸溶性徐放製剤のブデソニド(商品名:ゼンタコート)が使用されています。このお薬はステロイドとしての局所効果は強い反面、血中への移行が少なく、前述した副作用が軽減されることが知られています。小腸下部や右側結腸に主病変をもつ患者さんには有効性が高く、比較的安全なステロイド剤として欧米では第一選択薬として広く用いられています。
チオプリン製剤(免疫調節薬)


チオプリン製剤は、免疫の過剰な働きを抑えて腸の炎症をしずめる効果のあるお薬です。
クローン病の治療では、アザチオプリン(商品名:イムラン・アザニン)のほか、保険適用外ですが、6-メルカプトプリン(商品名:ロイケリン)が使用されることもあります。
ステロイドを使用している患者さんの中には、減量していくに従って、落ち着いていたはずの症状がまた悪化してしまう方がいます。そのような状態を「ステロイド依存例」といいますが、チオプリン製剤は、そのような患者さんの体内で起こっている過剰な免疫反応を調節し、ステロイド依存から離脱するための一助となります。また、ステロイド導入後の寛解維持効果だけでなく、ステロイド減量効果もあることが証明されています。チオプリン製剤は「ステロイド漸減(徐々に用量を減らすこと)」や「ステロイド治療後の寛解維持」に最適なお薬といえるでしょう。
その反面、チオプリン製剤には「即効性」がありません。効果がハッキリとあらわれてくるまでに1~3か月程度かかります。ですから、「ちっとも効果が感じられない」「自分には合わない薬なんだ」などと考えず、基本的には寛解維持を目的とした薬ですから、主治医と相談しながら可能なら(ステロイド減量・中止などの目的に応じた)効果が出るのを待ちましょう。生物学的製剤導入例では早期から並行してチオプリン製剤を使用することで相乗的な効果が期待できることも知られています。
このように寛解維持に効果が知られている薬ですが、日本人の場合、用量調節が難しいお薬でもあります。遺伝的に約1-2%の患者さんはほぼ100%の割合で高度の白血球減少や脱毛が起こることがわかっています。10-15%の患者さんは軽度から中等度の白血球減少や脱毛のリスクがあります。こうした患者さんを特定する検査が2019年2月に保険適応となりましたので、治療開始前に主治医ときちんと話し合うことが大切です。
また、チオプリン製剤の投与中は感染症にかかりやすくなります。これは、チオプリン製剤が免疫反応を抑えるお薬であるためです。ですから、投与中は感染症が流行している時期の不要な外出は避け、マスクをつけることを忘れないようにしましょう。また、インフルエンザワクチンなどの予防接種を適切に受けることを心がけましょう。摂取する前に、必ず主治医に相談するようにして下さい。
生物学的製剤・バイオ医薬品(抗TNFα抗体製剤、抗IL-12,23抗体、抗α4β7インテグリン抗体)



生物学的製剤である抗TNFα抗体製剤は、炎症サイトカインの一種であるTNFαという物質の発生を阻害するお薬です。TNFαは本来、腫瘍細胞を攻撃する物質ですが、クローン病の患者さんでは、TNFαが体内で過剰に産生され、炎症を引き起こすということが判明しています。また、生物学的製剤は、化学合成で作られた従来のお薬とは異なる「バイオ医薬品」です。バイオ医薬品とは、バイオテクノロジー(生物工学)を活用して作られた医薬品で、従来の化学合成で作られた医薬品と異なり、細胞や微生物に培養させて作ります。遺伝子組換えや細胞融合などを活用したもので、その代表的なものとして免疫機能を応用した「抗体医薬品」があります。抗体医薬品は体の悪い部分にピンポイントで効くため、副作用のリスクが少ないという大きなメリットがあります。一方、ある分子を長期的に抑制することによる弊害も指摘されています。
クローン病では、インフリキシマブ(商品名:レミケード)、アダリムマブ(商品名:ヒュミラ)が、既存治療で効果が不十分あるいは栄養療法が無効な中等症~重症の患者さん、ステロイド依存性でかつチオプリン製剤不耐の患者さんなどに対して使用されます。
このほかに、炎症を起こすサイトカインであるIL-12およびIL-23に対する抗体製剤のウステキヌマブ(商品名:ステラーラ)が2017年から使用可能となりました。TNFαと異なり、IL-12およびIL-23は炎症を起こすメカニズムのやや上流に位置していると考えられています。すなわち、IL-12およびIL-23を抑えることで結果的にその下流で存在するTNFα、IL-6、IL-17などの炎症性サイトカイン産生を抑制して効果を発揮する薬剤です。作用機序が異なるため、抗TNFα抗体製剤の無効例や効果減弱例(最初は効いたものの、徐々に効果が弱くなってくる患者さんのことで、二次無効例と同義)への効果も認められています。一般的に効果の発現までに時間がかかることが指摘されていますが、薬物に対するアレルギーや抗体産生が少なく、効果減弱例は抗TNFα抗体製剤より少ないと考えられています。
同様にIL-23を標的とする抗体製剤として、グセルクマブ(商品名:トレムフィア)とミリキズマブ(商品名:オンボー)、リサンキズマブ(商品名:スキリージ)も使用されます。これらの薬はIL-23の働きを阻害することで、潰瘍性大腸炎に伴う消化管の炎症を抑制します。
また、2019年から抗α4β7インテグリン抗体という新たな生物学的製剤がクローン病に適応となりました。この薬は、免疫をつかさどるリンパ球が血管から腸管に移行し(ホーミングと呼ばれます)、腸管に炎症を起こす機序を抑制するというコンセプトで開発されました。血管内にあるリンパ球表面にあるα4β7インテグリンは血管側にあるMAdCAM-1(Mucosal Addressin Cell Adhesion Molecule-1)という物質と接着することで血管外に出て、腸管に侵入します。α4β7インテグリンを阻害することで、こうしたリンパ球の侵入を防ぎ、炎症性腸疾患の病態を改善します。抗TNF-α抗体の効果が薄れた症例や副作用で使用できなくなった症例にも一定以上の確率で有効とされています。腸管のみに作用することから安全性が高いことも特長です。
クローン病では、エンタイビオ(一般名:ベドリズマブ)が、既存治療で効果が不十分な中等症~重症の患者さん、ステロイドや栄養療法が無効な患者さんなどに対して使用されます。
免疫を抑制するお薬なので、感染症および肺炎や結核には十分な注意が必要です。感染していても症状が出ず、本人も気付いてないというケースがあります。ですから、治療を開始する前には感染症の検査を行い、感染症が見つかった場合はまずその治療を行い、完治を待ってから投与を開始します。特に抗TNFα抗体製剤使用者では結核菌への抵抗力が下がりますので、投与前に胸部X線検査や結核菌検査(ツベルクリン反応、抗原特異的インターフェロン-γ遊離検査など)が必要です。検査内容や結果は主治医の先生に相談して下さい。また、B型肝炎ウイルスに感染している患者さんの場合、ウイルスの再活性化によるB型肝炎の発症リスクが考慮されます。こうしたリスクの発見や軽減のための検査や治療も必要となるので、投与経験豊富な専門施設で受けることをおすすめします。
JAK阻害剤

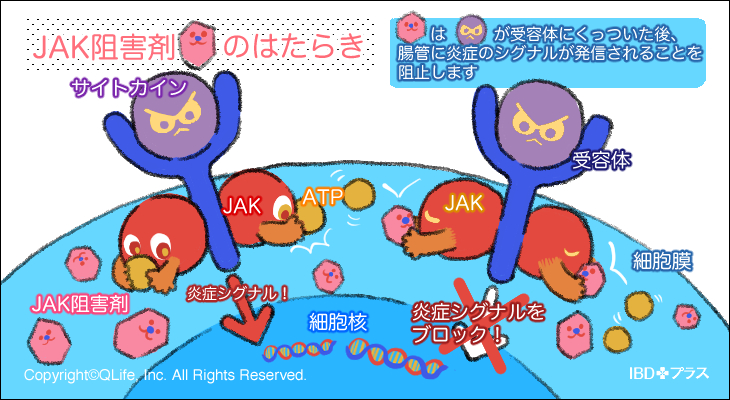
JAK阻害薬は、炎症に関わる複数のサイトカインの情報伝達を阻害することで、腸の炎症を抑制する経口薬です。クローン病の治療では、ウパダシチニブ(商品名:リンヴォック)が使用されます。
JAK(ヤヌスキナーゼ)は、細胞内で炎症性サイトカインからの信号を伝達する重要な酵素です。クローン病では、IL-12、IL-23、インターフェロンγなどの炎症性サイトカインが過剰に産生され、これらがJAKを介して炎症反応を引き起こします。JAK阻害薬はJAKを阻害することで、炎症性サイトカインの信号伝達を遮断し、腸管の炎症を効果的に抑制します。また、作用機序が既存の治療薬と異なるため、生物学的製剤などで効果が不十分だった患者さんにも有効と考えられています。
クローン病では、既存治療で効果が不十分な中等症~重症の患者さんに対して使用されます。効果の発現は比較的早く、投与開始から数週間以内に症状の改善が期待できます。ただし、JAK阻害薬も免疫機能に影響を与えるため、特に重篤な感染症、結核、B型肝炎ウイルスの再活性化などのリスクがあります。そのため、投与前には生物学的製剤と同様の感染症スクリーニング検査が必要となります。さらに血栓症のリスクも報告されているため、定期的な血液検査による監視が必要です。そのため、患者さんの状態に応じた適切な用量調節と副作用管理が可能な専門施設での投与をおすすめします。
その他のお薬
クローン病の内科的治療では、上記のお薬のほか、以下のお薬を使用する場合があります。直接の治療効果が証明されていないものや薬価承認されていない治療が含まれますので、個人でのむやみな使用は危険です。副作用も少なからず報告されており、主治医のきちんとした説明のもと使用を考慮して下さい。
■抗菌薬(シプロフロキサシン・クラリスロマイシン・メトロニダゾールなど)
■プロバイオティクス(有胞子性乳酸菌・ビフィズス菌・カゼイ菌など)
■漢方薬(大建中湯など)
■中心静脈栄養
経腸成分栄養(エレンタール・エネーボ・ラコールNFなど)について詳しくは、「栄養療法ってなんだろう」をご覧ください。
血球成分除去療法(CAP)
血液中の活性化した白血球を吸着除去およびサイトカインの一部を除去する治療法です。通常は体を守ってくれる白血球(顆粒球、リンパ球、単球)ですが、IBD患者さんの体内ではこの白血球が活性化し、自身を攻撃してしまい、結果として腸管に炎症が起こると考えられています。血球成分除去療法では、透析のように血液を体外に循環させて、必要以上に活性化した白血球や血小板を、ビーズを通して除去します。
クローン病では、顆粒球吸着療法(GCAP、GMA)が保険適用となっています。栄養療法や既存薬物療法での治療ができず、大腸の病変に起因する明らかな臨床症状が残る中等症~重症の患者さんに対して寛解導入を目的として検討されます。
透析に近い治療と聞くと、「長時間の治療をずっと続けなくてはならないのではないか?」と不安に思う方もいるかもしれません。しかし、実際の治療時間は事前の検査なども含めて90分程度。これを通常週に1回の頻度で5~10回繰り返し行いますが、通院での治療が可能です。副作用は他の治療に比べると少ないと言われる血球成分除去療法ですが、治療後に発熱、頭痛、めまいなどの副作用の出る場合がありますので、できるだけ経験豊富な施設で受けることをおすすめします。
栄養療法ってなんだろう
クローン病の炎症を抑え、寛解導入するためには、腸管を休ませることや食事性抗原(炎症を起こす原因になる食事成分)を減らすことが有効とされています。腸管を休ませるためには食べないことが一番ですが、それでは低栄養状態になってしまいます。そこで、食事の代わりに用いられているのが「高カロリー輸液(IVH)」や、「成分栄養剤」「消化態栄養剤」「半消化態経腸栄養剤」と呼ばれる栄養剤です。
クローン病の栄養療法には、大きく分けると「静脈栄養(寛解導入にためには通常は完全中心静脈栄養を行います)」と「経腸栄養療法」の2種類があります。
■完全中心静脈栄養療法(TPN:Total Parenteral Nutrition)
鎖骨下や頚部などの大きな静脈に挿入したカテーテルから高カロリー輸液を投与する方法です。経口的に食事や栄養剤が入らないため、腸管への負担が限りなく0に近くなります。逆に言うと、腸管が使われないため、腸の消化・吸収に関わる機能は低下してしまいます。主に以下のような病態で、かつ経腸投与が困難な場合に適応されます。
・頻回の下痢、高度の脱水、低栄養が続く
・腸閉塞(イレウス)かその疑いがある
・炎症性腫瘤や膿瘍形成の疑いがある
・外科手術前の管理目的(炎症を可能な限り鎮めるため)
・内科治療が効かない狭窄や瘻孔
・高度の肛門病変
成分栄養剤(エレンタール)または消化態栄養剤(ツインラインなど)を第一選択としますが、独特の臭いや味で摂取が困難な場合は、比較的飲みやすいとされる半消化態経腸栄養剤(ラコールNF、エンシュア・リキッド)を使用します。これらは、ほとんど消化を必要とせず、腸からの吸収が容易です。経腸栄養療法は副作用が少なく、寛解導入・寛解維持の両面での効果が期待されています。小腸に狭窄があり、食べたものが詰まりやすい患者さん、小腸病変が広範で低栄養状態になりやすい患者さんを中心に、日本国内で今も広く行われているクローン病の内科治療です。
臭いや味が苦手などの理由で経口摂取が難しい場合は、在宅経管経腸栄養療法(HEN:home enteral nutrition)という、経鼻チューブを用いて鼻から摂取する方法もあります。チューブを自己挿入することができるようになれば、比較的大量の栄養剤を長時間かけて投与することが可能となるため、入院を回避したり、再燃時に自宅である程度疾患活動性のコントロールが可能となります。
|
成分栄養剤(商品名:エレンタール)
|
|---|
| ほとんど消化を必要としない5大栄養素をバランスよく配合した完全栄養組成物で、低残渣性・易吸収性の経腸的高カロリー栄養剤。脂肪の含有量が非常に少ないのも大きな特徴です。独特の臭いと味がありますが、専用のフレーバーがあるほか、ゼリーやムースにして摂取することもできるので、自分が飲みやすいように工夫している人も多いようです。 |
|
消化態栄養剤(商品名:ツインライン)
|
|---|
| 低分子ペプチド(ジペプチド、トリペプチド)とアミノ酸で構成されている栄養剤です。経口摂取も可能ですが、浸透圧が高く独特の味なので、経鼻チューブを鼻に通すなどして体内に直接投与する「経管栄養療法」の方が適しています。 |
|
半消化態経腸栄養剤(商品名:ラコールNF、エンシュア・リキッド、エネーボなど)
|
|---|
| 主にタンパク質で構成される栄養剤です。成分栄養剤、消化態栄養剤に比べて飲みやすく、通常の食事に近いのが特徴です。経口摂取に向いていますが、脂質が必要量含まれるうえ、消化も必要です。 |
クローン病の外科的治療

ポイント
- 手術には、「緊急を要する場合」と「生活の質向上などを目指す場合」の2通りがある
- 患者さんごとに炎症の範囲が異なるため、手術の方法はさまざま
- 患者さんの50~90%に肛門病変がある
- 重症の肛門病変に対しては、人工肛門が検討されることもある
- 人工肛門には「永久的」と「一時的」があり、生活スタイルなどを考慮して決定される
手術適応となる状態
クローン病は全消化管(口腔から肛門)が侵される疾患で、しかも炎症が腸管壁深くに及ぶため、狭窄や瘻孔など内科的治療に抵抗する合併症を来たすことがあります。従って、潰瘍性大腸炎とは違って、重症度だけでなく難治化した合併症まで正しく診断、評価を行って手術適応を決める必要があります。
まず、「絶対的手術適応」となる病態は潰瘍性大腸炎と同様です。最も頻度の高いのは「穿孔」で、複数回の手術例では画像診断が難しいことがありますので、腹部の診察による痛みの性状での判断が非常に重要になります。がん合併については、長期経過例の増加により近年急増していますので、定期的な内視鏡検査とともに頻度の高い直腸肛門部の診察を欠かさないことが大切です。
| 絶対的手術適応 |
|---|
| ■ 穿孔 |
| ■ 大量出血 |
| ■ 内科的治療で改善しない腸閉塞、膿瘍(腹腔内膿瘍、後腹膜膿瘍) |
| ■ 小腸がん、大腸がん(痔瘻がんを含む) |
クローン病の手術例では、潰瘍性大腸炎よりも「相対的適応」が多くなります。小腸を中心とした慢性炎症に合併症が加わるため、手術適応例の栄養状態は不良なことが多く、全身状態の改善目的に高カロリー輸液などの術前治療を必要とすることもあります。
| 相対的手術適応 |
|---|
| ■ 難治性腸管狭窄、内瘻(腸管腸管瘻、腸管膀胱瘻など)、外瘻(腸管皮膚瘻) |
| ■ 小児の成長障害(思春期発来前、または骨端線閉鎖前の手術を推奨) |
| ■ 狭窄や瘻孔を伴わない活動性腸管病変(上皮化のない縦走潰瘍など) |
| ■ 難治性肛門病変(痔瘻、直腸膣瘻、狭窄など)、直腸肛門病変による排便障害(頻便、失禁などQOL低下例) |
腸病変に対する手術方針
クローン病は患者さんごとに罹患範囲が異なるため、術式も多岐にわたります。手術方針は難治性合併症の解除によるQOLの回復と将来的な短腸症候群の予防になります。即ち、腸管の切除は合併症を生じた病変部を含めた最小限にとどめ、炎症の軽い短い狭窄病変には狭窄形成術(sticture plasty)を行ってできる限り腸管を残す工夫を行います。
| 腸病変に対する術式(部位別) |
|---|
■ 小腸病変
|
■ 大腸病変
|
■ 胃十二指腸病変
|
クローン病の肛門病変に対する治療

肛門病変とは?
クローン病の大きな特徴のひとつに肛門病変があり、患者さんの50~90%に合併するともいわれています。痔瘻、膿瘍、潰瘍病変など様々な病変がみられますが、正しく診断することが大切で、疼痛が強い場合や肛門が狭くなって外来での診察が難しい場合は麻酔をかけて詳しく調べることもあります。また、多発性で再発を繰り返して難治化することも多いため、適切な治療を受けるのはもちろんのこと、がんの合併も考慮した長期的な管理がとても大切になります。
肛門病変の治療
肛門病変は、病態別に治療法が異なります。腸病変と違って、内科的治療より先に外科治療が検討されることがあります。
■痔ろう・膿瘍
・軽症(日常生活を問題なく送れる):メトロニダゾール(商品名:フラジール)などの抗菌剤投与、切開排膿を行います。
・中等症(持続性の疼痛、排膿)以上:※seton法によるドレナージが第一選択となります。複雑あるいは再発する瘻孔には免疫調節薬や生物学的製剤を併用することもあります。これ以外に痔瘻根治術がありますが、手術創の治りが悪い・再発率が高い、さらに肛門機能を低下させるなどの理由で、あまり行いません。複雑多発例や再発を繰り返す場合には、根治術の適応は控え、seton法によるドレナージを継続します。薬物治療(免疫調節薬、生物学的製剤)を導入する場合は、ドレナージで局所の感染巣を抑えてから開始します。
・重症:上記治療を行っても改善が見込めず、日常生活に著しく支障が出ている場合は、人工肛門造設術を検討します。
※seton法:排膿がみられる肛門周囲の傷口から瘻管(膿を排出する管)にシートンという治療用の特殊なゴムやチューブを通し、ドレナージ創を作ります。肛門周囲に広がった感染病巣の鎮静化を目的とした手術です。肛門部に異物を抱えながら少し時間はかかりますが、感染のコントロールには非常に有用で肛門機能を保ちながらやり直しができることもメリットになります。
■直腸(肛門管)-膣瘻
効果的な内科的治療は現在のところ無いとされています。膣からの便やガスの排出が多い場合は外科治療を検討します。局所的には経肛門的または経膣的にadvancement flap法を行いますが、人工肛門の併用を必要とします。
■裂肛・肛門潰瘍
中等度以上の症状があれば、併存する痔瘻・膿瘍の外科的処置に加え、腸病変に準じて内科的治療を選択します。
■肛門皮垂
肛門皮垂(ひすい)は、肛門周囲にできた皮膚のたるみのことです。腫張、緊満、疼痛などにより排便にも支障を来たす場合は、外科治療が選択されることもあります。過度の切除が痔ろうを誘発することもありますので、切除範囲は最小限にとどめます。
■肛門狭窄
肛門狭窄と直腸肛門狭窄を見極めて治療法が選択されます。肛門管に限局した輪状の肛門狭窄に対しては用指的あるいはブジーという細い管を用いて経肛門的に拡張術を行います。下部直腸病変に関連した長い直腸肛門狭窄には拡張術の効果が得られないため、排便障害など日常生活に支障が出ている場合には、人工肛門造設も考慮します。
人工肛門の適応について
直腸肛門がんの合併には直腸切断術を行います。がん以外でもseton法や薬物療法の併用で効果が見られず、著しくQOLが低下している重症の肛門病変に対しては、人工肛門の造設を検討します。一時的人工肛門と永久的人工肛門(直腸切断術)のどちらを選択するかは、個人の生活スタイルなどを考慮し、医師との話し合いのうえ決定します。一時的人工肛門造設を行った場合でも、直腸肛門病変は再燃やがん合併のリスクがあるため、継続的な観察が必要です。また、肛門病変増悪のリスクから、一時的人工肛門の閉鎖は難しい場合が多くあります。人工肛門により肛門部症状の苦しみから解放されてQOLは著しく向上しますが、狭窄や瘻孔など人工肛門部の合併症にも注意が必要です。
術後管理治療
クローン病は術後の再発率が高く、再手術になる場合も少なくありません。病変が切除しきれなかった場合は、それに対する治療を続ける必要があります。また、術後再発の早期診断には、内視鏡検査や消化管造影検査が有効です。再発や短腸症候群の可能性が高い場合には、生物学的製剤を含めた積極的な予防的治療を検討します。